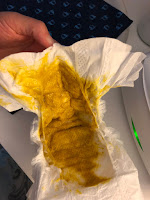
La
sugari, numarul scaunelor variaza atat de mult incat limitele
normalitatii sunt uneori dificil de stabilit. Astfel, daca unii au un
scaun la 2 zile, altii pot avea chiar si 6-7 scaune pe zi. De
obicei, bebelusii care sunt hraniti exclusiv la san au scaune mai
frecvente si mai moi decat cei hraniti cu formule de lapte.
Pe
scurt, diareea se caracterizeaza
prin cresterea rapida a numarului de scaune si scaderea consistentei
acestora (mai mult de 3 scaune diareice pe zi!).
DIAREEA
LA BEBELUSI - CAUZE
Cauze
infectioase:
Cauza
cea mai frecventa este reprezentata de virusuri precum rotavirus,
adenovirus, norovirus. Diareea virala poate fi insotita de
febra, varsaturi, iritabilitate, nas infundat si scurgeri
nazale apoase.
Dintre bacterii,
produc mai frecvent diaree acuta Campylobacter jejuni, Yersinia, E.
coli, Salmonella, Shigella, Clostridium difficile. Bacteriile
provin de cele mai multe ori din alimente sau lichide contaminate.
Infectiile
de natura bacteriana se pot manifesta prin scaune diareice cu sange,
insotite de dureri abdominale.
Diareea
de cauza virala este mai frecventa iarna, iar cea
bacteriana in sezonul cald.
Parazitii
intestinali (precum Giardia lamblia) pot cauza diaree copiilor, in special celor care frecventeaza colectivitatea (camin sau gradinita).
Diareea
cu Candida spp. este mai rara si apare de obicei dupa tratamente cu antibiotice sau la bebelusii cu imunitate deficitara.
Cauze
neinfectioase:
Tratamentul
cu antibiotice poate produce un dezechilibru tranzitoriu al
florei intestinale, soldat cu inmuierea scaunelor
(diaree). De aceea, este imperios necesara administrarea de
probiotice bebelusilor care urmeaza tratament antibiotic.
Tulburari
de absorbtie intestinala - boala celiaca, fibroza chistica.
Boli
inflamatorii intestinale - boala Crohn, colita ulcerativa
(scaune diareice cu mucus si sange)
Alergii
sau intolerante alimentare - alergia la proteinele laptelui
de vaca (APLV), intoleranta la lactoza - diareea este
de obicei cronica, expunerea la alergeni fiind constanta.
Diareea
poate avea drept cauza si erori alimentare precum
diversificarea incorecta, supraalimentarea sau subalimentarea
(diareea de foame).
DIAREEA
LA BEBELUSI - SEMNE DE ALARMA
Principala
complicatie a diareei este deshidratarea. Copiii se
deshidrateaza mult mai usor decat adultii, mai ales daca diareea este
insotita de febra si varsaturi.
Consultul
medical este necesar daca :
bebelusul
are scaune numeroase, moi sau apoase;
observati
prezenta sangelui in scaun;
bebelusul
este agitat sau somnolent (mai putin activ decat de obicei);
diareea este insotita de febra;
sunt
prezente semne de deshidratare precum:
- piele palida, uscata, flasca
- buze
uscate, crapate
- limba incarcata (cu depozit albicios)
- ochi
infundati in orbite, incercanati
- maini si picioare reci
- fontanela anterioara deprimata (adancita) la sugari
- secretie lacrimala redusa
- cantitati mai mici de
urina
DIAREEA
LA BEBELUSI - CONSULTUL MEDICAL
Medicul
va adresa intrebari referitoare la debutul simptomelor, frecventa si
consistenta scaunelor, alimentatia micutului.
Examenul
clinic se va axa pe stabilirea gradului de deshidratare iar investigatiile paraclinice includ, in functie de caz: hemoleucograma, sindromul inflamator,
ionograma, coprocultura, coprocitograma, examen coproparazitologic, antigen rotavirus/adenovirus, pH-ul scaunului.
Diareea cronica necesita o evaluare amanuntita si investigatii diverse.
DIAREEA
LA BEBELUSI - TRATAMENT LA DOMICILIU
Tratamentul
diareei incepe prin rehidratarea cu solutii speciale de
rehidratare orala precum Rehisol, Sun Lyte etc.
Atentie! In cazul deshidratarilor severe (mai ales pentru diareea insotita de varsaturi si febra), nu este recomandata rehidratarea orala, ci cea parenterala (adica prin perfuzie). Nu refuzati internarea daca medicul o recomanda, deoarece deshidratarea severa poate conduce la deces in special in cazul nou-nascutilor si a sugarilor.
NU
se incepe rehidratarea cu bauturi precum ceai, suc de fructe, supa
sau bauturi acidulate, deoarece acestea au concentratii inadecvate de
zahar si saruri. In plus, unele sucuri din comert, cum ar fi cel de mere sau pere, contin
sorbitol (aditivul E 420) care agraveaza diareea.
Sugarii
cu diaree pot fi hraniti in continuare la san – nu este
necesara intreruperea alaptarii! Totusi, evitati sa oferiti
micutului prea mult lapte deoarece contine lactoza, iar bebelusii
pierd in cursul episoadelor diareice cantitati crescute de lactaza –
enzima necesara digestiei lactozei. Prin urmare, laptele nu poate fi
digerat corespunzator.
In
cazul bebelusilor alimentati cu formula de lapte, poate fi folosita
apa de orez (in locul apei obisnuite) pentru prepararea mesei de
lapte.
Pentru
sugarii cu diaree severa, persistenta, se inlocuieste temporar (1-2
saptamani), formula de lapte obisnuita cu una fara lactoza.
Cand
starea se imbunatateste, daca bebe mananca hrana
solida,
oferiti-i alimente neiritante precum: morcov (supa de morcov sau
piure de morcov), orez (mucilagiu de orez sau orez cu morcov), branza
de vaca proaspata, banane, afine, "uscaturi" (paine prajita,
covrigi, sticksuri - pentru copilasii mai mari), ceai de menta. In zilele urmatoare se pot
introduce supa cu carne slaba si orezul cu carne.
Tratamentul
medicamentos se administreaza numai la recomandarea medicului si poate include:
antidiareice
(Hidrasec, Smecta),
protectoare
ale mucoasei intestinale (Tasectan),
probiotice
(Protectis, Eubiotic, Enterol),
antispastice
(Spasmodep, Spasmocalm),
antiemetice
- in caz de varsaturi (Emetix),
antitermice
- pentru combaterea febrei (Panadol/ supozitoare Paracetamol,
Nurofen/ Algin),
antibiotice - pentru diareea de cauza bacteriana,
antihelmintice (ex: Vermigal, Wormex) - pentru diareea cauzata de paraziti intestinali,
antifungice (ex: Diflucan) pentru diareea candidozica.